ИБС — это самое распространённое заболевание в мире, что называется, «болезнь века». На сегодня не существует таких методов, которые могут повернуть развитие ИБС назад. Полное излечение также невозможно. Но при своевременном и планомерном лечении, развитие болезни можно немного затормозить, и увеличить продолжительность жизни — это тоже возможно.
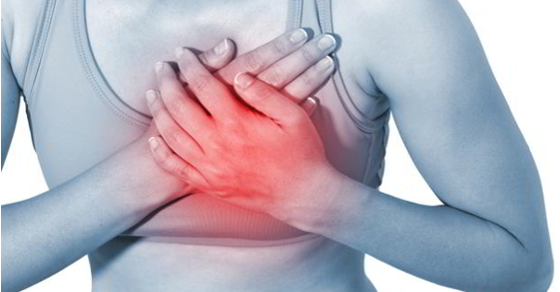
Что такое ишемическая болезнь сердца?
ИБС — это острая, или хроническая дисфункция сердца. Возникает она из-за недостаточного поступления питательных веществ из коронарных артерий непосредственно к сердечной мышце. Основная причина — атеросклероз, образуются бляшки, которые со временем сужают просвет в артериях.
Снижается кровоток, нарушается баланс между: потребностями и возможностями сердца поставлять ему нужное для жизни питание.
Классификация
Острая:
- непредвиденная коронарная смерть больного;
- острый инфаркт;
- стенокардия (вазоспастическая, вариантная);
- стенокардия (нестабильная).
Хроническая:
- напряжённая стенокардия (указывается функциональность класса и покоя);
- постинфарктный кардиосклероз, нарушены сердечный ритм и его проводимость;
- аневризма;
- безболевая ишемия.
Симптомы
- боль с левой стороны грудины, не проходит даже после принятия нитроглицерина;
- характерен затруднённый вдох или нехватка воздуха;
- сильная аритмия или, наоборот, мгновенные замирания сердца;
- слабость, головокружения, иногда тошнота;
- в области сердца чувствуется сжатие;
- повышенное потоотделение;
- одышка при незначительной нагрузке;
- приступообразные интенсивные боли, преимущественно с левой стороны тела;
- изжога, дискомфорт при пищеварении.
Психическая симптоматика:
- панический, почти животный страх;
- необъяснимая апатия;
- беспричинное беспокойство.
Диагностика
Цель диагностики:
- отыскать имеющиеся факторы риска: не диагностированный ранее сахарный диабет, плохой холестерин, болезни почек и т. д.;
- по результатам диагностики должны оценить состояние сердечной мышцы и артерий;
- подобрать правильное лечение;
- понять, понадобится ли операция, или можно ещё провести консервативное лечение.
Вначале понадобится консультация специалиста-кардиолога. Если показана операция тогда нужен кардиохирург. При повышенном сахаре лечение вначале проводит — эндокринолог.
Назначаются анализы крови:
- общий;
- кровь на сахар;
- общий липидный профиль;
- мочевину, креатин (оценивает работоспособность почек).
Анализы мочи:
- микроальбуминурия (МАУ) — на наличие белка: называемый альбумин.
- протеинурия — определяет здоровье почек.
Другая диагностика:
- измерение АД;
- рентгенография;
- ЭКГ без нагрузки;
- ЭКГ с нагрузкой;
- определение уровня вредного холестерина в крови;
- Эхо КГ — УЗИ сердца;
- коронароангиография.
При диагностике необходимо учитывать формы ИБС, их пять:
- Стенокардия напряжения.
- Вазоспастическая стенокардия.
- Инфаркт миокарда.
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
Причины
Причин две:
- Называется болезнью — «жара». Это когда печень усиленно вырабатывает холестерин. Называется это дисбаланс регулирующей системы Мхрис-па.
- Это болезнь — «холода», связана с пищеварением. При аномальном замедлении пищеварения и нарушением жирового обмена происходит — дисбаланс регулирующей системы Бад-кан.
Избыточный холестерин крови накапливается в сосудистых стенках в виде атеросклеротических бляшек. Постепенно просвет в сосудах сужается, нормальной циркуляции крови вследствие этого быть не может, поэтому кровоснабжение сердца ухудшается.
Механизм развития
- Сердце, как известно, перекачивает кровь, но оно также остро нуждается в хорошем кровоснабжении, значит, в питательных веществах и доставки кислорода.
- Сердечную мышцу питает кровь, поступающая из двух артерий. Они переходят из корня аорты и огибают сердце в виде короны. Поэтому и имеют такое название — коронарные сосуды.
- Затем артерии делятся на несколько ответвлений, более мелких. Причём каждая из них должна питать только свой участок сердца. Если просвет даже одного сосуда немного сужается, мышца начнёт испытывать нехватку питания. Но если полностью закупоривается, тогда неминуемо развитие многих серьёзных заболеваний.
- Вначале при интенсивной нагрузке человек будет испытывать небольшую боль за грудиной – это называется стенокардия напряжения. Но метаболизм мышцы будет со временем всё ухудшаться, просветы артерий сужаться. Поэтому боли теперь будут появляться чаще даже: при незначительной нагрузке, затем и в горизонтальном положении тела.
- Вместе со стенокардией напряжения попутно может сформироваться хроническая сердечная недостаточность. Она проявляется одышкой, сильными отёками. Если произойдёт внезапный разрыв бляшки, он повлечёт за собой перекрытие оставшегося просвета артерии, тогда инфаркт миокарда неизбежен.
Он может привести к остановке сердца и даже смерти, если не оказать человеку экстренной помощи. Тяжесть поражения будет зависеть только от того, где именно произошла закупорка. В артерии или её разветвлении, и какой именно. Чем она крупнее, тем серьёзнее будут последствия для человека. - Для развития инфаркта просвет должен сузится не меньше чем на 70%. Если будет это происходить постепенно, тогда сердце сможет ещё приспособиться к уменьшению объёма крови. Но резкая закупорка очень опасна, это часто приводит к гибели больного.
Факторы риска
- Мужчины от 40–50 лет.
- Имеющие отягощённую наследственность, у родителей диагностировалась: гипертоническая болезнь, инфаркт.
- Курение более пачки вдень последние 5 лет.

- Гиперлипидемия:
- холестерин ЛПНП> 150 мг/дл.;
- общий холестерин плазмы> 260 мг/дл.
- Больные сахарным диабетом.
- При гиподинамии, ожирении.
- Женщины после менопаузы.
- Злоупотребление алкоголем.
- Нерациональное питание, которое способствует повышению холестерина в крови.
- Увеличивает риск ИБС длительные или хронические стрессы.
Лечение
Существует немало методов лечения этой серьёзной болезни. Правильное лечение позволит не только улучшить качество жизни, но и даже существенно продлить её.
Методы лечения:
- консервативное — пожизненный приём лекарственных препаратов, показана лечебная физкультура, здоровое питание, вредные привычки совершенно теперь недопустимы, вести желательно только здоровый образ жизни.
- хирургическое — восстанавливает проходимость сосудов.
Консервативное лечение
Значимую роль будет играть: уменьшение употребле ния животных жиров, в рационе должны присутствовать только полезные продукты, хороши неспешные пешие прогулки.
ния животных жиров, в рационе должны присутствовать только полезные продукты, хороши неспешные пешие прогулки.
Так, поражённый миокард быстрее сможет адаптироваться к функциональным возможностям сосудов, снабжающих миокард кровью.
Медикаментозная терапия — назначение антиангинальных препаратов. Они предупреждают или полностью убирают приступы стенокардии. Но часто консервативное лечение не всегда эффективно, тогда применяют хирургические методы коррекции.
Хирургическое лечение
Лечение подбирают в зависимости от степени поражения коронарных сосудов:
- Аортокоронарное шунтирование — берут сосуд (артерию, вену) у больного и подшивают к коронарной артерии. Создают, таким образом, обходной путь кровоснабжения. Кровь теперь в достаточном объёме станет поступать в миокард, ликвидируя ишемию и приступы стенокардии.
- Стентирование — в поражённый сосуд вводят трубочку (стент), которая отныне будет препятствовать дальнейшему сужению сосуда. Больной после установки стента должен будет проходить, длительную антиагрегантную терапию. В первые два года показана контрольная коронарография.
В тяжёлых случаях могут предложить трансмиокардиальную лазерную реваскуляризацию миокарда. На поражённую область хирург направляет лазер, создавая этим множество дополнительных каналов менее 1 мл. Каналы, в свою очередь, будут способствовать росту новых кровеносных сосудов. Эту операцию делают и отдельно, но можно сочетать и с аорт коронарным шунтированием.
Медикаменты
Медикаменты должен назначать только врач.
Их арсенал достаточно велик, причём часто требуется приём сразу нескольких препаратов разных групп:
- нитраты — это всем известный нитроглицерин, он не только расширяет коронарные артерии, но и доставка крови к миокарду существенно улучшится. Применяют при нестерпимой боли, профилактики приступов;
- антиагреганты — для профилактики тромбообразования, растворения тромбов: Кардиомагнил, Гепарин, Ласпирин и т. д.;
- бета-адреноблокаторы — потребность в кислороде снижается, нормализуют ритм, наделены антиагрегантными действиями: Веро-Атенолол Метопролол, Атенолол-Убфи, Атенолол т. д.;
- антагонисты кальция — имеют широкий спектр действия: гипотензивное, антиангинальное, улучшается переносимость к небольшим физическим нагрузкам: Нифедипин, Изоптин, Верапамил, Веракард, Верапамил-ЛекТ и т. д.;
- фибраты и статины — понижают холестерин в крови: Симвастатин, Ловастатин, Розувастатин и т. д.;
- препараты, улучшающие обмен веществ в сердечной мышце — Инозин-Эском, Рибоксин, Инозие-Ф и т. д.
Народные средства
Перед лечением обязательно стоит проконсультироваться со своим лечащим врачом.
Народные средства:
- увеличивают просвет в сосудах;

- помогают работе сердечной мышцы;
- предотвращают дальнейшее тромбирование.
Наиболее популярные рецепты:
- 1 ст. л. расплющенных плодов боярышника;
- 400 мл кипятка.
На ночь в термос засыпать плоды, залить кипящей водой. Пускай настаиваются до утра. Пить 3–4 раза в день по 30 мл до приёма пищи за 1 час. Приём 1 месяц, затем на месяц сделать перерыв и можно повторить.
- боярышник раздробить;
- трава пустырника.
Смешать в равных пропорциях: взять 5–6 ст. л. и залить 1,5 л кипятка, укутать и пусть настоится до тёпленького. Принимать по 0,5 стакана 2–4 раза в день желательно перед едой, за полчаса.
- листья белой омелы — 1 ст. л.;
- гречишные цветки — 1 ст. л.
Залить 500 мл кипящей воды и настоять 9–10 часов. Пить по 2–4 ст. л. 3–5 раз в день.
- хвощ полевой — 20 гр.;
- цветки боярышника — 20 гр.;
- трава птичьего горца — 10 гр.
Залить 250 мл кипятка, настоять около часа обязательно процедить. Выпить маленькими глоточками в течение дня можно принимать каждую неделю.
- корень кукурузы — 40 гр.;
- лекарственный любисток — 30 гр.
Залить кипятком (покрыть водой) и варить 5–10 минут, настоять в течение часа. Принимать по 1/4 ст. 2–3 раза в день обязательно после еды.
Современные методы лечения
- Методы лечения совершенствуются, но принцип лечения остаётся прежним — это восстановление кровотока.
Этого достигают 2 способами: медикаментозным, хирургическим. Медикаментозная терапия — базовая основа лечения, особенно для хронической ИБС. - Лечение предотвращает развитие некоторых серьёзных форм ИБС: внезапная гибель, инфаркт, нестабильная стенокардия. Кардиологи используют различные препараты: снижающие «плохой» холестерин, антиаритмические, разжижающие кровь и т. д.
В тяжёлых случаях применяют — хирургические методы:- Самый современный метод лечения — это эндоваскулярная хирургия. Это новейшее направление в медицине, позволяющее заменить хирургическое вмешательство на бескровное без разрезов. Они менее болезненны, никогда не вызывают осложнений.
Операцию проводят без разрезов, катетер и другой инструменты вводят через небольшие проколы на коже и проводят под контролем методов лучевой визуализации. Такую операцию выполняют амбулаторно, даже наркоз в большинстве случаев не применяют.
- Самый современный метод лечения — это эндоваскулярная хирургия. Это новейшее направление в медицине, позволяющее заменить хирургическое вмешательство на бескровное без разрезов. Они менее болезненны, никогда не вызывают осложнений.
Осложнения и последствия
К осложнениям относят:
- формирование очагового кардиосклероза и диффузного атеросклеротического кардиосклероза — идёт снижение функционирующих кардиомиоцитов. На их месте образуется грубая соединительная ткань (рубец);
- «спящий» или «оглушённый» миокард — нарушается сократимость левого желудочка;
- нарушается диастолическая, систолическая функция;
- другие функции также нарушены: автоматизма, возбудимости, сократимости и т. д.;
- неполноценность — кардиомиоцитов (энергетический метаболизм клеток миокарда).
Последствия:
- Согласно статистике, 1/4 летальных исходов случаются именно из-за ишемической болезни сердца.
- Часто диагностированное последствие — кардиосклероз диффузного, постинфарктного течения. Соединительная ткань, разрастаясь, замещается на патогенно-волокнистый рубец с клапанной деформацией.
- Гибернация миокарда — это приспособительная реакция. Сердце старается приспособиться под существующее кровоснабжение, подлаживается под имеющийся кровоток.
- Стенокардия — начинается при недостаточном коронарном кровообращении.
- Диастолическая, или систолическая левожелудочковая дисфункция — нарушена сократительная способность левого желудочка. Или она в норме, но соотношение между: наполнением диастолы и предсердной систолы нарушено.
- Нарушена проводимость и развилась аритмия — неправильно функционируют инициирующие сокращение миокарда.
- Сердечной недостаточности предшествует: инфаркт миокарда.
Наиболее опасны виды ИБС и стенокардии напряжения, носящие спонтанный характер, они могут мгновенно исчезать и возникать вновь. Могут трансформироваться в инфаркт или просто копироваться.
Диагноз ИБС – это не приговор, а повод не падать духом. Необходимо действовать и не упустить драгоценное время, а подобрать оптимальную лечебную тактику. В этом вам поможет кардиолог. Это не только сбережёт вам жизнь, но и поможет сохранить активность, на долгие годы. Здоровья всем и долголетия!