Дилатационной кардиомиопатией является диффузное повреждение миокарда, для которого характерно возникновение расширения сердечных полостей (в основном левого желудочка) без утолщения стенок и сопряжено с внезапным понижением функции сокращения сердца, которое проявляется систолическими нарушениями. Самый распространенный вид кардиомиопатии (примерно 60%).

Мужчины подвержены данному недугу значительно чаще женщин. Код по МКБ I42.0.
Падает сократительная способность сердца, начинают развиваться признаки сердечной недостаточности застойной формы, развивается тромбоэмболия, происходят нарушения в ритме сердца. Вероятность внезапной смерти во время такого заболевания достаточно велика, потому лечение содержит в себе большое количество медикаментов.
Формы заболевания
Болезнь делится на формы, зависимо от этиологии существуют:
- Первичная дилатационная кардиомиопатия либо идиопатическая форма (причины появления не изучены).
- Вторичная;
Первичная форма недуга формируется из-за неизвестных факторов.
Вторичная развивается в результате появления множественных провоцирующих причин и патологических процессов. К таковым относятся определенные заболевания, которые если отсутствует терапия повышают растяжение миокарда: сбои в эндокринной системе, инфекционные поражения, перебои в сердечном ритме. Такие факторы часто сопряжены с генетической предрасположенностью и упадком иммунитета.
Симптомы
Предварительные этапы недуга зачастую развиваются без какой-либо симптоматики, хотя диагностика иногда показывает явные симптомы дилатации желудочков и перебои в их работе. Внешне проявление болезни начинается на этапе сердечной декомпенсации.
Характерные признаки:
- Частое дыхание, возникающее сперва во время чрезмерных физических нагрузках и отсутствующее в спокойном состоянии. Во время возникновения болезни одышка появляется и при несущественных нагрузках, и в спокойном состоянии. В тяжелых ситуациях ночью появляются приступы удушья.
- Высокая утомляемость, вялость, чувство тяжести в ногах.
- Аритмия, зависимо от этапа болезни повышается либо снижается ЧСС.
- В период появившейся недостаточности в правом желудочке начинают отекать ноги и появляется чувство тяжести возле правого подреберья. Живот становится больше в размерах, пациент жалуется на расстройство органов пищеварительной системы.
- Появляются кратковременные болевые ощущения тянущего характера возле сердца. В период данного заболевания эти симптомы отличаются от стенокардии нетипичным расположением и отсутствием взаимосвязи с физическими нагрузками.
Диагностика
Основной задачей врача является отличить сердечную кардиомиопатию от остальных болезней, исключить у больного сердечную недостаточность, повышенное АД, сердечные пороки и прочие отклонения.
Способствует этому лишь дифференциальная диагностика, комплексный подход, который включает в себя всевозможные способы в обнаружении патологических процессов:
- Анализ анамнеза болезни и претензий (при каких условиях началось учащенное дыхание, отечность ног, ощущение тяжести вверху живота, ощущение аритмичного биения сердца).
- Анализ анамнеза жизни. Устанавливаются предыдущие заболевания больного и его родни, обнаруживался ли у него дисбаланс обмена веществ, есть ли болезни эндокринной системы, употреблял ли больной медикаменты либо алкогольные напитки, был ли контакт с токсинами.
- Физикальный осмотр. Выя
 вляют цвет кожи (во время заболевания развивается цианоз – посинение кожных покровов – из-за недостатка притока крови), отечность ног, увеличивается печень. В процессе простукивания выявляется увеличение размеров сердца. В момент выслушивания сердца выявляются шумы. Во время аускультации легких обнаруживают симптомы застаивания жидкости.
вляют цвет кожи (во время заболевания развивается цианоз – посинение кожных покровов – из-за недостатка притока крови), отечность ног, увеличивается печень. В процессе простукивания выявляется увеличение размеров сердца. В момент выслушивания сердца выявляются шумы. Во время аускультации легких обнаруживают симптомы застаивания жидкости. - Анализ крови и мочи. В процессе вторичной формы болезни в крови и моче обнаруживаются перемены, которые характерны для главного недуга (к примеру, малокровие – понижение содержания гемоглобина – в период продолжительного употребления алкогольных напитков, либо возникновение белка в моче в период системных болезней соединительной ткани).
- Биохимический анализ крови. Выявляют содержание холестерина и прочих липидов, сахара в крови, креатинина, мочевой кислоты, чтобы выявить сопутствующее повреждение органов.
- Развернутая коагулограмма дает возможность выявить повышение свертываемости крови, обнаружить возникновение в крови продуктов распада тромбов.
- Иммунологический анализ крови. Определяют концентрацию антител к микроорганизмам и своим же клеткам и содержание С-реактивного протеина.
- Электрокардиограмма. Особые изменения ЭКГ во время недуга не наблюдаются. Выявляются симптомы увеличенных предсердий и желудочков. Вероятно возникновение аритмии и блокад внутри сердца.
- Суточная диагностика ЭКГ дает возможность сделать вывод о частоте и выраженности сбоев сердечного ритма и блокад внутри сердца, оценить эффективность осуществляемой терапии сбоев ритма.
- Фонокардиограмма во время заболевания отображает присутствие шумов в проекции митрального и трикуспидального клапанов сердца при развитии их относительной недостаточности.
- Обзорная рентгенография грудины дает возможность дать оценку размерам и конфигурации сердца, выявить присутствие застаивания крови в легочных сосудах. При болезни увеличиваются все полости сердца с появлением «бычьего сердца». Когда развивается тромбоэмболия легочной артерии либо ее ветвей, могут обнаруживаться затемнения участков легкого, снабжавшегося кровью этой артерией.
- УЗИ сердца помогает дать оценку размерам полостей и толщины миокарда, выявить сердечные пороки. В процессе допплерэхокардиограммы определяются сбои в кровотоке во время появления пороков сердца.
- Спиральная КТ – способ, который основан на осуще
 ствлении рентгеновских снимков разной глубины – дает возможность получить точную картину обследуемых органов.
ствлении рентгеновских снимков разной глубины – дает возможность получить точную картину обследуемых органов. - МРТ – способ, который основан на построении цепочек воды в процессе влияния на человеческое тело сильных магнитов – способствует получению точной картины обследуемых органов.
- Радионуклидная вентрикулография делается в основном при слабой информативности ЭКГ. Выявляет нормальную либо пониженную толщину стенок желудочков, расширение сердечных полостей, пониженную способность сердечных сокращений.
- Катетеризация сердца дает возможность определить обратный кровоток через правое либо левое предсердно-желудочковые отверстия. Подобный способ диагностики осуществляется в основном в целях выполнения эндомиокардиальной биопсии лишь тогда, когда остальные способы диагностики бессильны.
- Эндомиокардиальная биопсия делается, используя катетеризацию сердца лишь тогда, когда остальные способы диагностики невозможны.
- Коронарокардиография – способ, во время которого сердечные сосуды и полости вводят контрастное вещество, что дает возможность увидеть точную картину, дать оценку движению кровотока. Используется при подозрении на ишемию.
- Ангиография разнообразных сосудов — диагностика, в процессе которой в сосуды вводят контрастное вещество, что дает возможность увидеть точную картину, дать оценку движению кровотока. Применяется при подозрении на тромбоэмболию разнообразных артерий.
- Консультация с терапевтом.
Причины
Критерии дилатационной кардиомиопатии, которые отличают диагноз данного заболевания от других, состоят в ряде причин:
- Идиопатическая, либо первичная кардиомиопатия, формируется при невыясненных до конца причинах.
- Вторичная форма появляется во время одновременного наличия у больного факторов риска из 3 категорий:
- Генетическая предрасположенность (передаются наследственно особенности структуры миокарда, которые делают ее высокочувствительной к поражающему воздействию).
- Иммунный дефицит (перебои в системе защитных сил организма).
- Конкретные болезни и состояния, которые способны развить процессы растяжения сердечных полостей и снизить его способность сокращения:
- инфекционные повреждения миокарда (вирусные поражения, бактерии);
- токсины (алкогольные напитки, наркотические вещества, отравление металлами, медикаментозные препараты, используемые в онкологии в целях химиотерапии);
- дефицит витаминов (в основном витамины B);
- болезни эндокринной системы (щитовидка, гипофиз, надпочечники);
- системные недуги соединительной ткани (болезни, которые развиваются в процессе сбоев в системе защитных сил организма, где формируются воспалительные процессы с излишним формированием рубцовой ткани в разных органах);
- постоянные нарушения ритма с высокой ЧСС.
Лечение, медикаменты
Чтобы лечить такое заболевание назначается комплекс медикаментов. Зависимо от симптоматики, нужно 2 либо больше препаратов.
Такими лекарствами могут быть:
- Ингибиторы ангиотензин-превращающего фермента. Они способствуют расширению промежутка сосудов, для снижения АД, улучшают ток крови и уменьшают сердечную нагрузку. Способствуют улучшению функционирования сердца. Побочные действия: низкое АД, понижение содержания лейкоцитов, трудности с почками и печенью.
- Блокаторы рецепторов ангиотензина II. Сходные свойства с ингибиторами АПФ и являются альтернативным вариантом тем, кто не воспринимает последние. Побочные действия: понос, спазм мышц, кружится голова.
- Бета-блокаторы. Способствуют уменьшению ЧСС, понижают АД и предупреждают определенные неблагоприятные эффекты стрессовых гормонов – веществ, вырабатываемых внутри организма, усугубляющих сердечную недостаточность и провоцирующих аритмию.
- Диуретики. Способствуют выведению излишней жидкости и солей из организма. Данные средства участвуют в выведении жидкости из легких, для облегчения дыхания.
- Дигоксин. Повышает интенсивность ЧСС. Способствует замедлению биения сердца. Уменьшает симптоматику сердечной недостаточности и повышает активность организма.
- Антикоагулянты. Предотвращают образование тромбов. Побочные действия: повышенная восприимчивость к появлению синяков и кровопотери.
Хирургическое лечение
- Ресинхронизирующее лечение – способ терапии, при помощи восстановления перебоев проводимости внутри сердца. Осуществляется, используя имплантацию 3-камерного электростимулятора. У пациентов с неодновременными сокращениями сердечных желудочков подобный способ лечения дает возможность достичь улучшений в токе крови внутри сердца, повысить способность сокращения желудочков, предупредить появление трудных последствий.
- Динамическая кардиомиопластика дает возможность повысить переносимость физических нагрузок, понизить необходимость в применении медикаментов и госпитализации. Но период жизни больных после хирургического вмешательства повысится несильно.
- Имплантация внесердечного сетчатого каркаса. Каркас
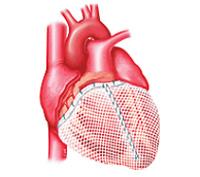 – сеть из слоев скрученных нитей, подвешиваемая на границах предсердий и желудочков. До проведения операции делается спиральная КТ. После размеры каркаса и форма подбирают в индивидуальном порядке. Эластичные свойства сети дают возможность постепенно уменьшить объемы желудочков. Со временем левый желудочек у пациента станет меньше.
– сеть из слоев скрученных нитей, подвешиваемая на границах предсердий и желудочков. До проведения операции делается спиральная КТ. После размеры каркаса и форма подбирают в индивидуальном порядке. Эластичные свойства сети дают возможность постепенно уменьшить объемы желудочков. Со временем левый желудочек у пациента станет меньше. - Во время тяжелой недостаточности клапанов осуществляется их замена протезами (замена своего же клапана при помощи протеза).
- Трансплантация сердца существенно увеличивает жизнь пациентам с тяжелой сердечной недостаточностью. Ограничением к осуществлению пересадки сердца будут высокая цена, недостаток сердец для операции.
- Имплантация приборов механического поддержания левого желудочка. Использование такого устройства продлевает жизнь после дилатационной кардиомиопатии и способствует улучшению переносимости нагрузки. Ограничением к использованию таких приборов являются большая цена, опасность инфекционных последствий, образование тромбов и тромбоэмболия.
Прогноз
Согласно статистике, после заболевания, в течение 5 лет летальный исход бывает у 70% пациентов. Когда истончается сердечная стенка, оно плохо работает, в результате чего становится хуже и прогноз. Неблагоприятно влияет и появление сбоев в ритме сердца. У мужчин продолжительность жизни во время заболевания в 2 раза меньше.
Пересадка сердца способствует существенному улучшению прогноза. От 85% до 90% людей, которым пересадили сердце, живут примерно 10 лет после операции. Повысить прогноз может строгое следование предписаниям специалиста, отказ от пагубных привычек. Но все же он останется отрицательным.
Возможные осложнения, последствия
К осложнениям заболевания относятся:
- Постоянная сердечная недостаточность (сбой в кровоснабжении органов, зачастую сопровождается задержкой жидкости внутри организма).
- Сбой в сердечном ритме.
- Перебои проводимости внутри сердца (медленное проведение электрического импульса по миокарду).
- Тромбоэмболия (образование тромбов на внутренней оболочке сердца с дальнейшим их отрывом и закрытием промежутка конкретных сосудов).
- Инвалидность при заболевании наблюдается в подавляющем числе случаев.
- На протяжении 5 лет с периода возникновения первоначальной симптоматики гибнет фактически половина пациентов, страдающих данным недугом.
- Пересадка сердца существенно повышает прогноз – больше 10 лет проживают каждые 3 из 4 пациентов с пересаженным от донора сердцем.
- Большая часть людей умирает внезапно в результате появления опасных перебоев в сердечном ритме либо тромбоэмболии.
- Внезапная смерть при дилатационной кардиомиопатии у пациента бывает из-за развития постоянной сердечной недостаточности.
Рекомендации при заболевании, что нельзя делать, диета
Для уменьшения симптоматики болезни, необходимо соблюдать такие предписания:
- Выполнять упражнения. Выяснить у специалиста, какая гимнастика не несет опасности и полезна для пациента. Не советуют соревновательный спорт, так как он способствует повышению вероятности остановки сердца и внезапного летального исхода.
- Отказаться от табакокурения. Специалист рекомендует сп
 особы, чтобы прекратить табакокурение.
особы, чтобы прекратить табакокурение. - Не употреблять наркотические вещества и не злоупотреблять алкогольными напитками. Кокаин и прочие наркотики могут вызвать излишнюю нагрузку сердца. До приема алкогольных напитков следует посоветоваться со специалистом.
- Поддерживать здоровую массу тела. Излишний вес может затруднить функционирование сердца. При наличии избыточного веса либо ожирения, нужно похудеть.
- Правильный рацион. Есть цельнозерновые продукты, разнообразные фрукты и овощи, ограничить употребление соли, сахара, холестерина. При необходимости диетолог сможет помочь подобрать рацион.
Профилактика
Методики специфических профилактических мер от кардиомиопатии не существует:
- Профилактика и надлежащая терапия недугов, которые способны повлечь развитие вторичной дилатационной кардиомиопатии, способна понизить вероятность появления такой болезни.
- Диагностика семьи больного с дилатационной кардиомиопатией даст возможность обнаружить у них заболевание на предварительном этапе, осуществить надлежащую терапию и продлить жизнь.
- Каждый год диспансеризировать население может помочь обнаружить данный недуг на начальном этапе, что даст возможность вовремя начать терапию и продлить жизнь больному.